
Tác giả: Dương Thị Nhung
Trường Đại học Nghiên cứu Quốc gia về Hạt nhân “MEPhI” (Liên bang Nga)
Mỗi năm trên thế giới có hơn 300.000 trẻ em được chẩn đoán mắc ung thư. Đó là bệnh phổ biến nhất gây tử vong cho trẻ em tại Mỹ (1). Bệnh ung thư cũng như các bệnh thông thường khác, nếu được chẩn đoán kịp thời và kết hợp những phương pháp điều trị phù hợp sẽ cải thiện tỷ lệ sống của trẻ mắc bệnh.
1. Những dấu hiệu ung thư ở trẻ em (2)
Các triệu chứng và biểu hiện của trẻ bị ung thư có thể được miêu tả bởi cụm từ “CHILD CANCER”:
- Continued – Liên tục giảm cân mà không rõ nguyên nhân.
- Headaches – Thường xuyên đau đầu và nôn mửa vào buổi sáng sớm.
- Increased swelling - Tình trạng viêm mạn tính hay đau dai dẳng ở vị trí các khớp xương vùng lưng hoặc chân.
- Lump – U bướu xuất hiện, đặc biệt ở vùng bụng, cổ, ngực, xương chậu hay nách.
- Development – Sự phát triển của nhiều vết thâm tím, chảy máu hoặc phát ban.
- Constant – Nhiễm trùng liên tục, thường xuyên, hoặc dai dẳng.
- A whitish color – Có màu trắng ở sau đồng tử của mắt
- Nausea – Tình trạng nôn, buồn nôn dai dẳng.
- Constant – Trạng thái mệt mỏi, xanh xao.
- Eye – Thị lực thay đổi đột ngột thường xuyên và dai dẳng.
- Recurring or persistent – Sốt dai dẳng và định kỳ mà không rõ nguyên nhân.
Nếu trẻ có bất cứ sự thay đổi nào liên quan tới các dấu hiệu trên, hãy liên hệ với bác sĩ của con bạn. Bác sĩ sẽ hỏi về bệnh (mức độ kéo dài, mức thường xuyên) và thăm khám, từ đó sẽ đưa ra chẩn đoán kịp thời và đưa ra hướng điều trị đúng đắn.
2. Phương pháp chẩn đoán và thăm khám (3)
Đối với hầu hết các loại ung thư, sinh thiết (biopsy) là tiêu chuẩn vàng giúp bác sĩ kết luận bệnh nhi có mắc ung thư hay không. Khi sinh thiết, bác sĩ sẽ lấy một mẫu mô nhỏ để kiểm tra dưới kính hiển vi hoặc tiến hành các xét nghiệm khác trên tế bào hay mô. Trong trường hợp khối u nằm ở vị trí không thể sinh thiết hoặc có chống chỉ định, bác sĩ sẽ đề nghị một vài xét nghiệm cận lâm sàng cho bệnh nhân. Các xét nghiệm khác có thể gợi ý sự hiện diện của ung thư, nhưng trừ một số loại u não, chỉ có sinh thiết mới có thể đưa ra được chẩn đoán chính xác. Để lựa chọn các xét nghiệm để chẩn đoán bệnh, bác sĩ sẽ dựa vào các yếu tố sau: (i) loại ung thư nghi ngờ, (ii) các dấu hiệu và triệu chứng ở trẻ, (iii) tuổi và trạng thái sức khỏe của trẻ, (iv) kết quả các lần xét nghiệm trước đó. Ngoài việc khám sức khỏe tổng quát, các xét nghiệm dưới đây có thể được sử dụng để chẩn đoán ung thư ở trẻ.
- Xét nghiệm máu: Xét nghiệm máu định kỳ cho biết số lượng các loại tế bào máu khác nhau trong cơ thể. Khi số lượng một số loại tế bào quá cao hay quá thấp có thể là chỉ dấu đối với những loại ung thư nhất định.
- Chọc dò tủy xương và sinh thiết: vị trí thường áp dụng là vùng xương chậu 2 bên. Sau thủ thuật, bác sĩ sẽ lấy phần tủy xương thu được phân tích và đọc kết quả ở phòng thí nghiệm.
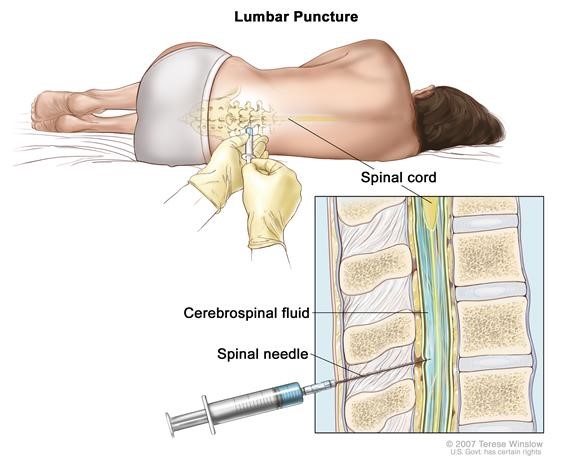
HÌnh 1. Thủ thuật chọc dò dịch não tủy (Ảnh: Internet)
- Chọc dò dịch não tủy: bác sĩ sử dụng một kim tiêm để lấy mẫu của dịch não tủy vùng thắt lưng (CSF- cerebrospinal fluid) để tìm các tế bào ung thư, máu hoặc các marker khối u (chất chỉ điểm gợi ý ung thư).
- Siêu âm: sử dụng sóng âm để tạo ra hình ảnh của các cơ quan nội tạng.
- Chụp cắt lớp vi tính (CT hay CAT) sử dụng tia X để dựng hình các cơ quan qua các mặt cắt khác nhau. Một vài thế hệ máy mới có thể dựng lại hình ảnh ba chiều giúp bác sĩ có cái nhìn tổng quan hơn về các bất thường trong cơ thể. CT-scan được sử dụng để xác định vị trí, kích thước cũng như mức độ xâm lấn của khối u với các cơ quan lân cận và tình trạng di căn xa.
- Chụp cộng hưởng từ (MRI): sử dụng từ trường, không phải tia X, để cung cấp những hình ảnh chi tiết của cơ thể. Cộng hưởng từ cũng có thể được sử dụng để xác định kích thước của khối u. Một loại thuốc màu đặc biệt được gọi là thuốc cản từ được truyền vào cơ thể trước khi chụp để tạo ra sự tương phản giữa các mô trong cơ thể, từ đó giúp bác sĩ đánh giá chính xác hơn tổn thương.
- Chụp PET-Positron Emission Tomography, hay PET-CT. Nguyên lý tạo hình của PET-CT tương tự như CT-scan. Một lượng nhỏ đường phóng xạ sẽ được tiêm vào cơ thể bệnh nhân. Lượng đường này sẽ được sử dụng bởi các tế bào sử dụng nhiều năng lượng nhất (tế bào ung thư), nên nó hấp thụ lượng phóng xạ nhiều hơn. Sau đó, máy quét sẽ phát hiện ra các vị trí trong cơ thể hấp thụ hợp chất này ở mức độ cao. Từ đó chỉ điểm cơ quan nghi ngờ bị thương tổn ung thư.
- Sử dụng đồng vị phóng xạ: một lượng chất nhỏ phóng xạ (được gọi là chất đánh dấu) được tiêm vào cơ thể và sau đó được theo dõi bởi một camera đặc biệt hoặc tia X để quan sát nơi mà hợp chất đi tới. Phương pháp này có thể phát hiện những sự bất thường ở gan, não, xương, thận và những tổ chức khác.
Nhiều xét nghiệm trên đây có thể được lặp lại trong và sau quá trình điều trị để xác định hiệu quả của việc điều trị.
3. Các phương pháp điều trị ung thư ở trẻ em
Việc lựa chọn phương pháp điều trị ung thư ở trẻ phụ thuộc vào tình trạng sức khoẻ, giai đoạn ung thư và cơ sở vật chất của mỗi trung tâm y tế. Các phương pháp điều trị ung thư có thể kể tới bao gồm:
- Phẫu thuật: là cắt bỏ toàn bộ khối u và xung quanh khối u. Tuy nhiên, trong một số trường hợp, các tế bào ung thư có thể di căn xa mà bằng mắt thường chúng ta không thể nhận biết. Để giải quyết triệt để, bác sĩ đưa ra các khuyến nghị kèm theo: hóa trị, xạ trị hay các phương pháp điều trị khác (4).
- Hóa trị: sử dụng thuốc để tiêu diệt hoặc ngăn chặn sự phát triển và phân chia của các tế bào ung thư. Các loại thuốc hóa trị giúp làm co lại hoặc giới hạn kích thước của các khối u ung thư. Chúng cũng có thể hỗ trợ ngăn ngừa sự lây lan ung thư sang các bộ phận khác của cơ thể (5).
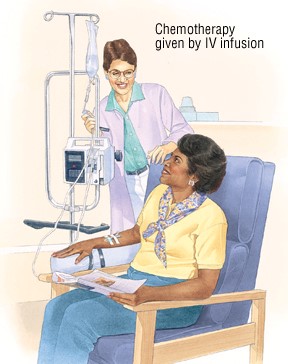
Hình 2. Hóa trị qua đường tĩnh mạch (Ảnh: Internet)
Thuốc hóa trị được đưa vào cơ thể bằng 2 phương pháp phổ biến là qua đường tĩnh mạch hoặc đường uống. Chế độ và lịch trình hóa trị thường bao gồm một số chu kỳ trong khoảng thời gian nhất định. Bệnh nhân có thể điều trị bằng một hoặc vài loại thuốc hóa trị cùng lúc..
Các tác dụng phụ của hóa trị phụ thuộc vào từng cá nhân, loại thuốc và liều lượng sử dụng. Nhìn chung, các tác dụng phụ là mỏi mệt, nguy cơ nhiễm trùng, buồn nôn và nôn, rụng tóc, chán ăn và tiêu chảy (4).
- Xạ trị: sử dụng chùm tia X năng lượng cao hay các hạt tích điện (proton, electron..) để tiêu diệt các tế bào ung thư. Việc chọn mức năng lượng và loại chùm tia (tia X hay hạt tích điện) phụ thuộc vào độ sâu, vị trí và tính chất của khối u.
Loại xạ trị phổ biến nhất là xạ trị bằng chùm tia ngoài (external-beam). Chùm tia sẽ được phát ra từ máy gia tốc tuyến tính (tia X hoặc electron) hoặc từ cyclotron ( chùm proton) đến cơ thể. Ngoài ra còn có xạ trị áp sát (brachytherapy), khi sử dụng phương pháp này chất phóng xạ sẽ được bịt kín vào trong kim tiêm, dạng hạt, dây hoặc ống và sau đó được đặt trực tiếp hoặc gần khối u (6).
Các tác dụng phụ của xạ trị bao gồm mệt mỏi, phản ứng da nhẹ, đau bụng và tiêu chảy. Đa số các tác dụng phụ sẽ biến mất khi việc điều trị kết thúc.
Ngoài ba phương pháp chính nêu trên, điều trị ung thư còn được tiến hành bằng các phương pháp khác như: Boron Neutron Capture Therapy, Hyperthermia, liệu pháp miễn dịch…
Tài liệu tham khảo:
1. https://www.acco.org/us-childhood-cancer-statistics/
2. https://www.cancer.net/cancer-types/childhood-cancer/symptoms-and-signs
3. https://www.cancer.net/cancer-types/childhood-cancer/diagnosis
4. https://www.cancer.net/cancer-types/childhood-cancer/treatment-options
5. https://www.health.harvard.edu/cancer/chemotherapy
6. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/brachytherapy
Cập nhật (23/8/2018): Sửa lại "ống tiêm tĩnh mạch IV" thành "đường tĩnh mạch" (tiêm tĩnh mạch) trong chú thích ở hình 2 (IV infusion). VJS mong bạn đọc thứ lỗi vì sự bất tiện này.


