Thoái hóa khớp gối (knee osteoarthritis) là một căn bệnh phổ biến ở người già với triệu chứng điển hình là đau khớp khi vận động và đi lại khó khăn. Bệnh là hệ quả của quá trình cơ học và sinh học làm mất cân bằng giữa tổng hợp và hủy hoại của lớp sụn và xương dưới sụn. Bệnh nhân bị thoái hóa khớp gối có lớp sụn ở xương đùi và đĩa đệm ở xương chày bị tổn thương, vì vậy làm giảm khả năng bôi trơn, vận động đồng thời khiến cho khớp gối bị đau. Theo tổ chức y tế thế giới (WHO), khoảng 40% số người trên 70 tuổi mắc căn bệnh thoái hóa khớp gối [1]. Căn bệnh thoái hóa khớp gối được WHO dự đoán có thể ảnh hưởng nặng nề đến cộng đồng cũng như hệ thống chăm sóc y tế trên toàn cầu [2].
Các bệnh nhân mắc căn bệnh này gặp nhiều khó khăn trong các hoạt động thường ngày, đặc biệt là việc di chuyển lên xuống bậc thang. Bệnh có thể được chẩn đoán thông qua thăm khám lâm sàng bằng xét nghiệm chụp ảnh X-quang hoặc chụp cắt lớp MRI. Ngoài ra có thể tiến hành nội soi khớp gối kiểm tra thấy những tổn thương thoái hoá của sụn khớp hoặc phát hiện các mảnh gai xương rơi trong ổ khớp. Hiện nay, các biện pháp điều trị chính bệnh thoái hóa khớp gối tập trung vào giảm đau và phục hồi chức năng khớp, hạn chế và ngăn ngừa biến dạng khớp. Từ đó, nâng cao chất lượng cuộc sống cho người bệnh. Tập thể dục thường xuyên làm tăng sức mạnh của cơ bắp từ đó giảm thiểu sức nặng lên các khớp xương và giảm đau [3]. Bên cạnh đó, thuốc giảm đau, chống viêm và các khớp trợ lực cũng được sử dụng trong giai đoạn cấp cho các bệnh nhân bị thoái hóa khớp nặng.
Đối với các trường hợp khớp gối bị tổn thương nghiêm trọng thể tiến triển nặng và có giảm nhiều chức năng vận động, bác sĩ thường chỉ định phẫu thuật thay khớp gối nhân tạo. Đây là phương pháp điều trị bệnh thoái hóa khớp với ưu điểm loại bỏ hoàn toàn bề mặt tổn thương ở khớp, từ đó bệnh nhân không còn cảm giác đau khi vận động. Bên cạnh đó, thay khớp gối nhân tạo cũng giúp cải thiện khả năng vận động của khớp gối [4]. Tuy nhiên, phương pháp thay khớp gối nhân tạo vẫn tiềm tàng những nguy cơ. Một trong những nguy cơ chính là khớp gối không hoạt động tốt, nó có thể yếu hơn hoặc quá cứng [5]. Trong trường hợp khớp gối quá lỏng có thể dẫn đến khớp bị lệch trong quá trình vận động sau này. Ngoài ra, khớp gối nhân tạo sẽ bị mài mòn sau khoảng 20 năm, do đó bệnh nhân sẽ cần một ca phẫu thuật khác sau khoảng thời gian đó. Vì vậy, chỉ định thường được áp dụng ở những bệnh nhân trên 60 tuổi [4].
Ngày nay, một số kỹ thuật mới được ứng dụng trong phẫu thuật làm tăng hiệu quả và giảm thời gian phục hồi của ca phẫu thuật thay khớp gối nhân tạo. Kỹ thuật phẫu thuật ít xâm lấn (Minimally invasive surgery - MIS) giúp giảm thiểu tổn hại đến các cơ, mô mềm và giảm đau sau phẫu thuật. MIS cũng cho phép khớp gối hồi phục nhanh hơn và tăng giới hạn vận động của khớp [6]. Ngoài ra, hệ thống phẫu thuật với sự trợ giúp của máy tính (Computer-assisted surgery - CAS) đã được phát triển và ứng dụng trong phẫu thuật khớp gối. Hệ thống CAS được trang bị các thiết bị định vị gắn vào xương có kết nối với máy tính giúp nâng cao độ chính xác của việc ghép các khớp nhân tạo trong quá trình phẫu thuật [7]. Tuy nhiên, các kỹ thuật này còn khá mới và không cho thấy sự khác biệt lớn so với kỹ thuật phẫu thuật truyền thống trong thời gian ngắn [8]. Việc nâng cáo độ chính xác của ca phẫu thuật có thể giúp gia tăng tuổi thọ của khớp gối nhân tạo, điều sẽ được kiểm chứng trong tương lai.
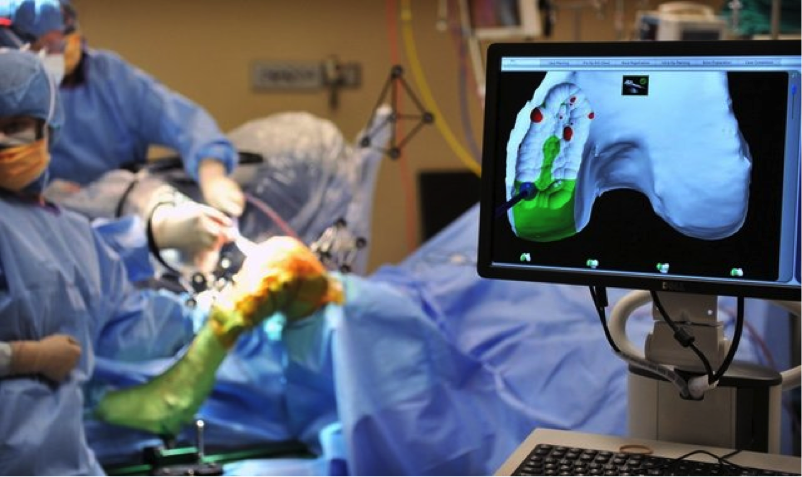
Hình 1. Hệ thống phẫu thuật với sự trợ giúp của máy tính(CAS) được ứng dụng trong phẫu thay thế khớp gối nhân tạo. Nguồn: Youtube.
Bệnh thoái hóa khớp ảnh hưởng đến hàng triệu người trên toàn cầu, làm giảm khả năng vận động và chất lượng cuộc sống của người bệnh. Căn bệnh không chỉ tác động đến thể chất, tinh thần mà còn tác động đến tài chính của bệnh nhân, đặc biệt là những người cao tuổi. Tuy vậy, các phương pháp điều trị bệnh thoái hóa khớp đã có những tiến bộ trong những thập kỷ qua với sự phát triển của công nghệ và hướng điều trị mới. Trong tương lai, các kỹ thuật mới sẽ cho phép các bác sĩ kết hợp giữa các hệ thống CAS, robot và MIS để nâng cao chất lượng khớp gối nhân tạo sau phẫu thuật.
Tác giả: Phan Công Bộ (NCS, Đại học Chung-Ang, Hàn Quốc)
Phản biện: Đỗ Bình (ThS. Bác sĩ, Học viện Quân Y, Việt Nam)
Tài liệu tham khảo
- Chan, Keith KW, and Loretta WY Chan. "A qualitative study on patients with knee osteoarthritis to evaluate the influence of different pain patterns on patients’ quality of life and to find out patients’ interpretation and coping strategies for the disease." Rheumatology reports 3.1 (2011): 3.
- Murray, Christopher JL, and Alan D. Lopez. "Mortality by cause for eight regions of the world: Global Burden of Disease Study." The lancet 349.9061 (1997): 1269-1276.
- Schilke, Joyce M., et al. "Effects of muscle-strength training on the functional status of patients with osteoarthritis of the knee joint." Nursing research 45.2 (1996): 68-72.
- Harris, William H., and Clement B. Sledge. "Total hip and total knee replacement." New England Journal of Medicine 323.11 (1990): 725-731.
- Fisher, David A., et al. "Looks good but feels bad: factors that contribute to poor results after total knee arthroplasty." The Journal of arthroplasty 22.6 (2007): 39-42.
- Haas, S. B., A. P. Lehman, and S. Cook. "Minimally invasive: Total knee arthroplasty." Total Knee Arthroplasty. Springer Berlin Heidelberg, 2005. 276-281.
- Stiehl, J. B., W. H. Konermann, and R. G. Haaker. "Computer-assisted surgery: Principles." Total Knee Arthroplasty. Springer Berlin Heidelberg, 2005. 241-246.
- Heesterbeek, Petra JC, and Ate B. Wymenga. "Does Computer-Assisted Surgery Affect Clinical Outcome? A Review of the Literature." Knee Surgery using Computer Assisted Surgery and Robotics. Springer Berlin Heidelberg, 2013. 21-25.


